Siêu âm là cách hiệu quả và đơn giản để phát hiện dị tật thai nhi. Theo thống kê tỷ lệ thai nhi dị dạng ở Việt Nam hiện là 3%, hay gặp nhất là dị tật ở hệ thống thần kinh, đầu – mặt – cổ, ngực – bụng. Cùng xét nghiệm sàng lọc trước sinh gentis tìm hiểu chi tiết hơn tại đây.
3 Thời điểm vàng siêu âm thai để tìm ra dị tật thai
Thế nào là dị tật thai nhi?
Dị tật thai nhi là một khiếm khuyết di truyền hoặc thể chất ở thai nhi có thể ảnh hưởng đến việc mang thai, sinh nở phức tạp và có ảnh hưởng xấu nghiêm trọng đến trẻ khi sinh ra.
Các dị tật của thai nhi nếu nhẹ có thể dễ dàng khắc phục, nhưng nếu nghiêm trọng sẽ dẫn đến thai nhi chết non hoặc chết ngay sau khi sinh.
Các khuyết tật bẩm sinh phổ biến nhất là gì?
Các dị tật bẩm sinh phổ biến nhất ở thai nhi là:
– Khuyết tật tim bẩm sinh
– Sứt môi / vòm miệng, hở hàm ếch
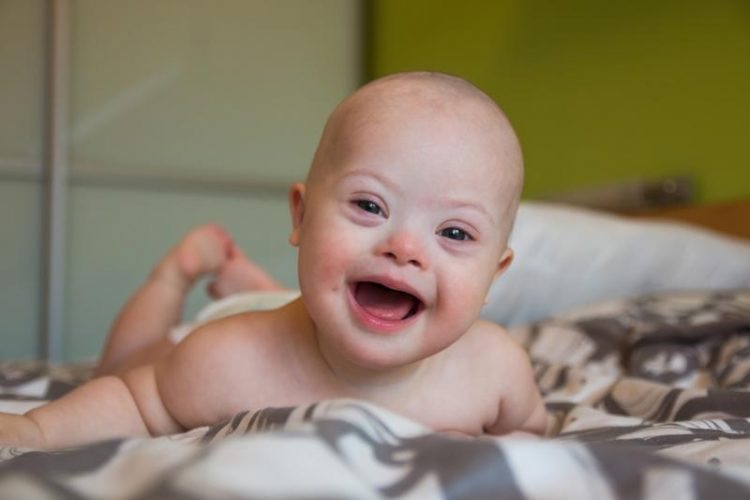
– Hội chứng Down
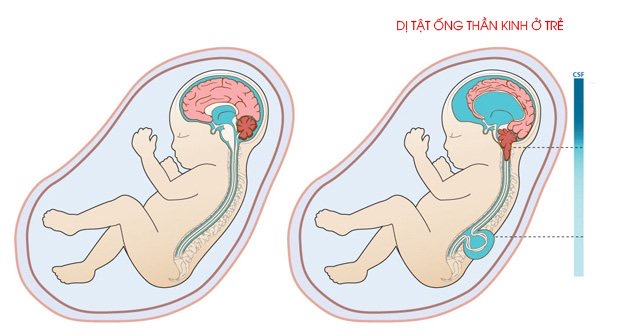
– Tật nứt đốt sống
– Dị tật tứ chi, dị tật bộ phận sinh dục
– Rối loạn giới tính, không thể phát dục
– Chậm phát triển trí tuệ, chậm lớn
Hội chứng Down ở trẻ nhỏ
Nguyên nhân gây dị tật bẩm sinh ở thai nhi
Dị tật bẩm sinh có thể là kết quả của:
– Vấn đề di truyền
– Lựa chọn lối sống và hành vi
– Tiếp xúc với một số loại thuốc và hóa chất
– Nhiễm trùng khi mang thai
– Sự kết hợp của các yếu tố này
Tuy nhiên, nguyên nhân chính xác của một số dị tật bẩm sinh thường sẽ là:
– Di truyền học
Người mẹ hoặc người cha có thể truyền lại những bất thường về gen cho con của họ. Bất thường di truyền xảy ra khi một gen trở nên thiếu sót do đột biến, hoặc thay đổi. Trong một số trường hợp, một gen hoặc một phần của gen có thể bị thiếu. Những khiếm khuyết này xảy ra khi thụ thai và thường có thể ngăn chặn được. Một khiếm khuyết cụ thể có thể có trong suốt lịch sử gia đình của một hoặc cả hai cha mẹ.
– Lối sống của người mẹ
Nguyên nhân của một số dị tật bẩm sinh có thể khó hoặc không thể xác định được. Tuy nhiên, một số hành vi nhất định làm tăng đáng kể nguy cơ dị tật bẩm sinh, bao gồm hút thuốc, sử dụng ma túy bất hợp pháp và uống rượu khi mang thai. Ngoài ra còn có việc tiếp xúc với hóa chất độc hại hoặc virus cũng làm tăng nguy cơ.
Dị tật bẩm sinh ở thai nhi chủ yếu do di truyền học và lối sống của mẹ
Các yếu tố tăng nguy cơ dị tật bẩm sinh
Tất cả phụ nữ mang thai đều có thể có rủi ro khi sinh con bị dị tật bẩm sinh. Rủi ro tăng theo bất kỳ điều kiện nào sau đây:
– Tiền sử gia đình bị dị tật bẩm sinh hoặc các rối loạn di truyền khác
– Sử dụng ma túy, uống rượu hoặc hút thuốc trong thai kỳ
– Tuổi mẹ từ 35 tuổi trở lên
– Chăm sóc trước khi sinh không đầy đủ, nhiễm virus hoặc vi khuẩn không được điều trị, bao gồm cả nhiễm trùng lây qua đường tình dục
– Sử dụng một số loại thuốc có nguy cơ cao, như isotretinoin và lithium
– Người mẹ bị bệnh tiểu đường cũng có nguy cơ sinh con bị dị tật bẩm sinh cao hơn.
Các loại dị tật bẩm sinh thường gặp
Dị tật bẩm sinh thường được phân loại theo cấu trúc, chức năng và phát triển của trẻ nhỏ.
Khiếm khuyết cấu trúc là khi một bộ phận cơ thể cụ thể bị thiếu hoặc dị hình. Các khiếm khuyết cấu trúc phổ biến nhất là:
– Khuyết tật tim
– Sứt môi hoặc vòm miệng, khi có một khe hở hoặc tách ra ở môi hoặc vòm miệng
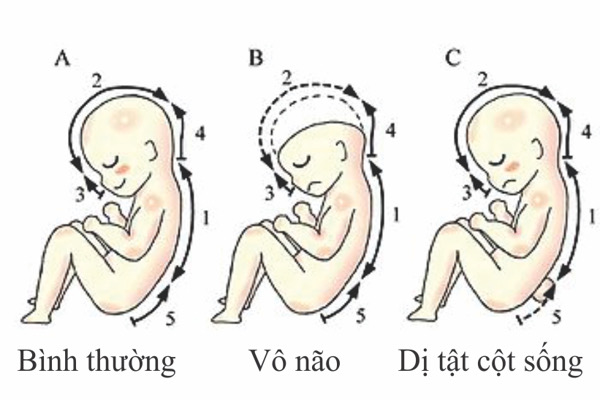
– Tật nứt đốt sống, khi tủy sống không phát triển đúng cách
– Chân khoèo, khi chân hướng vào trong thay vì hướng về phía trước
Các khuyết tật bẩm sinh về chức năng hoặc phát triển khiến một bộ phận cơ thể hoặc hệ thống không hoạt động đúng. Những điều này thường gây ra khuyết tật về trí thông minh hoặc sự phát triển. Các khuyết tật bẩm sinh về chức năng hoặc phát triển bao gồm các khiếm khuyết về trao đổi chất, các vấn đề về cảm giác và các vấn đề về hệ thần kinh. Khiếm khuyết chuyển hóa gây ra vấn đề với hóa học cơ thể bé.
Các loại phổ biến nhất của dị tật bẩm sinh hoặc phát triển bao gồm:
– Hội chứng Down, gây chậm phát triển thể chất và tinh thần
– Bệnh hồng cầu hình liềm, xảy ra khi các tế bào hồng cầu bị biến dạng
– Xơ nang, gây tổn thương phổi và hệ tiêu hóa
Khiếm khuyết đôi khi có thể không bị phát hiện trong nhiều tháng hoặc thậm chí nhiều năm sau khi đứa trẻ được sinh ra.
Làm thế nào chẩn đoán được dị tật bẩm sinh?
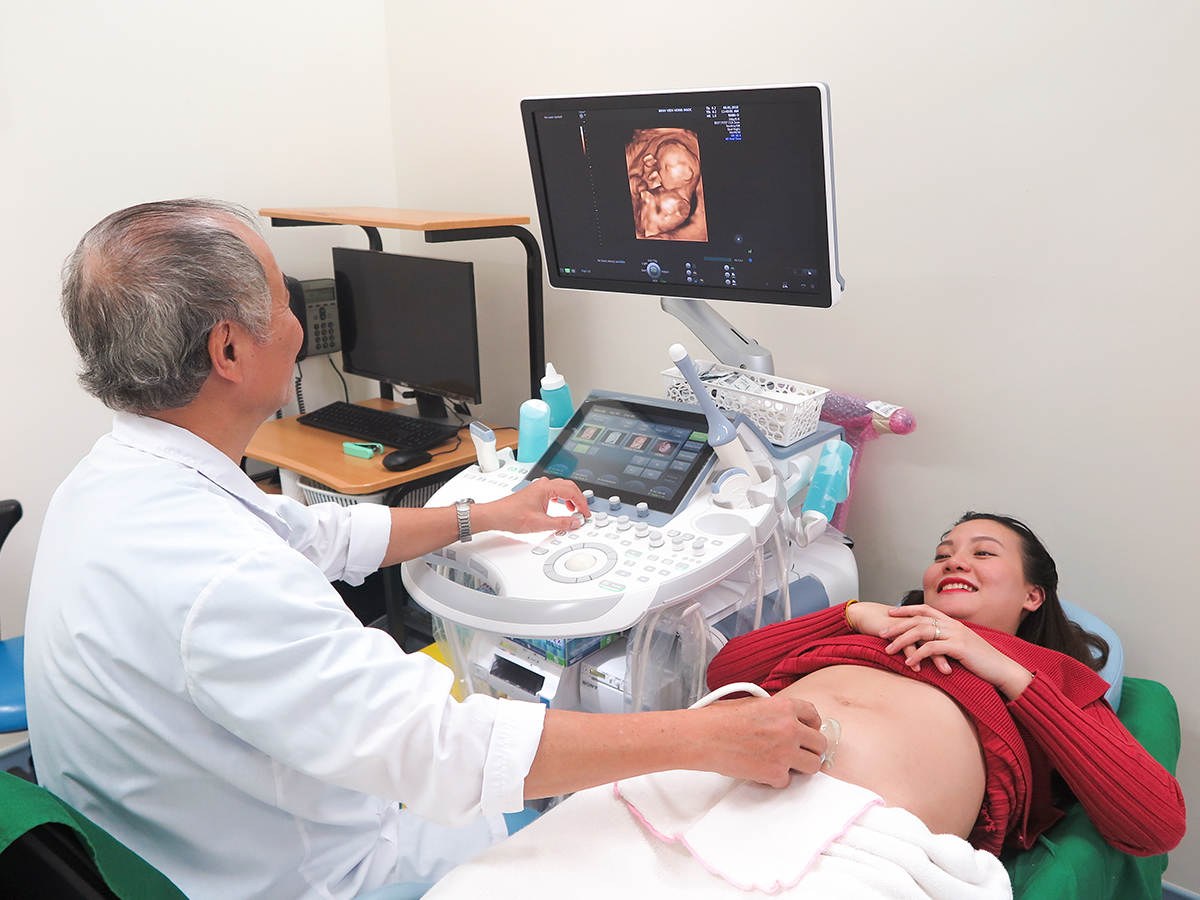
Nhiều loại dị tật bẩm sinh có thể được chẩn đoán trong thai kỳ bằng siêu âm trước khi sinh để chẩn đoán một số dị tật bẩm sinh trong tử cung. Nhiều lựa chọn sàng lọc chuyên sâu hơn, chẳng hạn như xét nghiệm máu và chọc ối (lấy mẫu nước ối), cũng có thể được thực hiện. Những xét nghiệm này thường được áp dụng đối với phụ nữ mang thai có nguy cơ cao hơn do tiền sử gia đình, tuổi mẹ cao..
Các xét nghiệm trước khi sinh có thể giúp xác định xem người mẹ có bị nhiễm trùng hoặc tình trạng khác mà có hại cho em bé hay không. Kiểm tra thể chất và kiểm tra thính giác cũng có thể giúp bác sĩ chẩn đoán dị tật bẩm sinh sau khi em bé được sinh ra.
3 thời điểm siêu âm để phát hiện dị tật thai nhi
Dưới đây là ba thời điểm siêu âm phát hiện dị tật thai nhi phổ biến nhất:
– 12-14 tuần: Ở thời điểm này, siêu âm giúp tính tuổi thai cực kỳ chính xác. Ngoài ra, đây cũng là thời điểm duy nhất có thể đo khoảng sáng sau gáy nhằm dự đoán một số bất thường nhiễm sắc thể nguy hiểm (gây bệnh down, dị dạng tim, chi, thoát vị cơ hoành…).
Ngoài 14 tuần, việc đo này sẽ không còn chính xác nữa. Nếu khoảng sáng sau gáy tăng, vào tuần thứ 18, thai phụ cần được chọc ối để chẩn đoán bệnh down và siêu âm hình thái xem có dị dạng hay không.
– 21-24 tuần: Nếu người mẹ không quá béo, máy siêu âm tốt và trình độ bác sĩ ổn thì việc siêu âm lúc này có thể giúp phát hiện hầu hết các bất thường về hình thái của thai nhi như sứt môi, hở hàm ếch, dị dạng ở các cơ quan, nội tạng.
Lần siêu âm này rất quan trọng vì nếu cần đình chỉ thai nghén thì phải làm trước tuần thứ 28. Sau thời gian đó, nếu kích thích đẻ non thì thai dị tật vẫn có thể sống, và việc chẩn đoán trước sinh sẽ không còn ý nghĩa.
Siêu âm chỉ giúp phát hiện các bất thường về hình thái – nghĩa là những gì nhìn thấy được – chứ không chẩn đoán được các rối loạn về chức năng. Có khi hình thái của cơ quan không bình thường nhưng chức năng vẫn tốt và ngược lại. Các rối loạn chức năng chỉ có thể phát hiện sau khi em bé ra đời.
hội chứng patau và những điều cần biết !– 30-32 tuần: Lần siêu âm này giúp phát hiện một số vấn đề hình thái xảy ra muộn như bất thường ở động mạch, tim và một vùng cấu trúc của não. Ngoài ra, siêu âm lúc 30-32 tuần cũng giúp nhận biết tình trạng phát triển chậm trong tử cung – một nguyên nhân gây suy thai và ngạt sau đẻ.
Ngoài 3 lần xét nghiệm trên, , tất cả các thai phụ nên làm xét nghiệm sàng lọc mang tên Triple test, giúp dự đoán nguy cơ dị dạng nhiễm sắc thể của thai.
Nếu kết quả dưới 1/250 thì có thể yên tâm là em bé hoàn toàn bình thường. Xét nghiệm này chính xác đến 95,5%, tuy nhiên cũng chỉ có giá trị khi được thực hiện vào tuần thai 14-17. Chi phí cho một lần làm Triple test là 250.000 đồng.
Dị tật bẩm sinh được điều trị như thế nào?
Những khiếm khuyết nhẹ có thể không ảnh hưởng đến chất lượng cuộc sống nói chung. Các dị tật bẩm sinh nghiêm trọng, chẳng hạn như bại não hoặc tật nứt đốt sống, có thể gây tàn tật lâu dài hoặc thậm chí tử vong.
Lựa chọn phương pháp điều trị khác nhau tùy thuộc vào tình trạng và mức độ nghiêm trọng. Một số khuyết tật bẩm sinh có thể được chữa trị trước khi sinh hoặc ngay sau khi sinh:
– Thuốc: Thuốc có thể được sử dụng để điều trị một số dị tật bẩm sinh hoặc để giảm nguy cơ biến chứng từ các khuyết tật nhất định. Trong một số trường hợp, thuốc có thể được kê đơn cho người mẹ để giúp điều chỉnh một bất thường trước khi sinh.
– Phẫu thuật: Phẫu thuật có thể khắc phục một số khiếm khuyết nhất định hoặc giảm bớt các triệu chứng có hại. Một số người bị dị tật bẩm sinh, chẳng hạn như sứt môi, có thể trải qua phẫu thuật thẩm mỹ vì lợi ích sức khỏe hoặc thẩm mỹ. Nhiều em bé bị dị tật tim cũng sẽ cần phẫu thuật.
– Chăm sóc tại nhà: Cha mẹ có thể được hướng dẫn làm theo các hướng dẫn cụ thể về việc cho ăn, tắm rửa và theo dõi trẻ sơ sinh bị dị tật bẩm sinh.
Làm thế nào có thể ngăn ngừa dị tật bẩm sinh?
Nhiều trường hợp dị tật bẩm sinh có thể được ngăn chặn bằng một số cách để giảm nguy cơ sinh con bị dị tật bẩm sinh.
– Bổ sung Axit folic: Phụ nữ có kế hoạch mang thai nên bắt đầu bổ sung axit folic trước khi thụ thai. Những chất bổ sung cũng nên được thực hiện trong suốt thai kỳ. Axit folic có thể giúp ngăn ngừa khuyết tật của cột sống và não.
– Không uống rượu, bia và hút thuốc: Phụ nữ nên tránh rượu, ma túy và thuốc lá trong và sau khi mang thai.
– Thận trọng khi dùng một số loại thuốc: Một số loại thuốc có thể gây dị tật bẩm sinh nghiêm trọng khi dùng bởi phụ nữ mang thai. Nên mẹ bầu cần tham khảo ý kiến của bác sĩ trước khi dùng bất kì loại thuốc nào.
– Duy trì cân nặng khỏe mạnh cũng giúp giảm nguy cơ biến chứng khi mang thai. Phụ nữ có các bệnh từ trước, như bệnh tiểu đường, cần được chăm sóc đặc biệt để quản lý sức khỏe của họ.
– Khám thai định kỳ để sớm phát hiện dị tật ở trẻ.