Các bệnh về gan mắc trước khi mang bầu hoặc trong quá trình mang bầu có thể tác động xấu trực tiếp tới sức khỏe của thai phụ. Tác động của từng bệnh gan khác nhau cũng sẽ có những ảnh hưởng khác nhau đến mẹ và thai nhi. Cùng xét nghiệm sàng lọc trước sinh gentis tìm hiểu nhé !
Những thay đổi về gan của người đang mang thai
Người phụ nữ khỏe mạnh khi mang thai hoạt động của gan sẽ có vài thay đổi. Đó là cung lượng tim và thể tích máu gia tăng do tăng giữ nước và muối nhưng lưu lượng máu qua gan bình thường. Lượng máu qua gan chiếm 35% cung lượng tim của người không mang thai nhưng chỉ khoảng 28% ở người mang thai. Lượng máu thặng dư sẽ đi qua nhau thai. Khám lâm sàng có thể phát hiện dấu lòng bàn tay son và sao mạch. Xét nghiệm máu có vài thay đổi trong thai kỳ thứ 3, cho thấy hình ảnh ứ mật nhẹ.
6 bệnh lý gan thường gặp ở mẹ bầu
Ứ mật trong gan
Đó là tình trạng mật bị ứ lại trong gan, ngấm vào máu rồi ngấm vào da, gây ra triệu chứng ngứa và vàng da. Tỉ lệ căn bệnh này khoảng dưới 1%. Nó có thể thay đổi từ nhẹ đến nặng và thường bắt đầu xảy ra vào thai kì thứ 2 hoặc thứ 3.
Ngứa da thường gặp nhất ở lòng bàn tay, bàn chân. Một số người có thể bị ngứa toàn thân. Triệu chứng ngứa tiến triển càng lúc càng nhiều làm bệnh nhân mất ngủ và ảnh hưởng đến sinh hoạt hàng ngày. Vàng da xảy ra khoảng 10 – 20% số người bị căn bệnh này. Nguyên nhân của bệnh chưa được hiểu rõ, có thể do yếu tố di truyền, tăng nhạy cảm với estrogen. Bệnh thường gặp hơn ở người sinh đôi hoặc đa thai do tăng nội tiết tố.

Ứ mật trong gan gây ngứa ngoài da
Khoảng 50% số bệnh nhân bị ứ mật thai kỳ có tiền căn gia đình. Tiên lượng cho mẹ tốt. Triệu chứng tự biến mất khoảng 2 ngày sau sinh. Tuy vậy, khoảng 60 – 70% số bệnh nhân sẽ bị lại bệnh này khi mang thai lần tới và nguy cơ bị ngứa da khi dùng thuốc ngừa thai. Song bệnh này lại có thể ảnh hưởng tới thai nhi.
Khoảng 60% số bà mẹ bị căn bệnh này có nguy cơ sinh non trước 37 tuần. Trẻ sinh non có nguy cơ trên sức khỏe tổng quát suốt thời kì sơ sinh và sau đó. Một số trẻ chết lúc mới sinh. Bệnh này cũng làm tăng nguy cơ thai chết lưu với tỉ lệ nhỏ (1 – 2%), suy thai. Do vậy, cần theo dõi thai nhi cẩn thận với siêu âm và đo tim thai. Nếu bất thường có thể cần đề nghị sinh sớm để giảm nguy cơ thai chết lưu.
Có thể chọc ối tuần thứ 36 để xem phổi thai nhi có phát triển đầy đủ không; nếu phổi thai nhi bình thường có thể tự thở, có thể kết thúc thai kì vào tuần thứ 36 đến tuần thứ 38 để phòng ngừa thai chết lưu. Vitamin K nên sử dụng vì nguy cơ xuất huyết sau sinh tăng. Cholestyramine và ursodeoxycholic acid làm giảm triệu chứng ngứa da và điều chỉnh một số rối loạn chức năng gan.
Gan nhiễm mỡ
Gan nhiễm mỡ cấp trên người mang thai là một bệnh lí hiếm gặp và xảy ra vào 3 tháng cuối thai kì. Nguyên nhân chưa được hiểu rõ, có thể do yếu tố di truyền thiếu các enzyme cần thiết cho việc chuyển hóa chất mỡ của thành phần ty thể trong tế bào gan.
Vì vậy, chất mỡ bị đọng lại với một số lượng nhiều bất thường bên trong tế bào gan dẫn đến gan bị viêm và thoái hóa mỡ. Khi một số lượng lớn tế bào gan bị hoại tử ồ ạt sẽ dẫn đến suy giảm chức năng gan. Triệu chứng thường bắt đầu xảy ra vào thai kì thứ 3 và tương tự như triệu chứng của hội chứng HELLP.
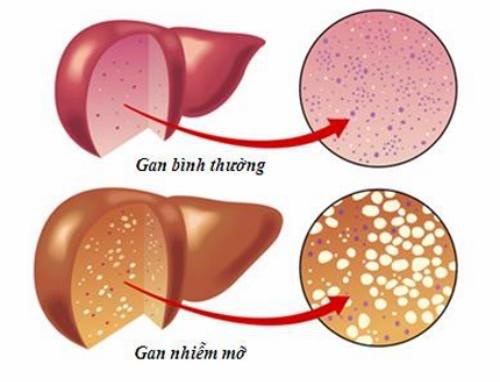
Gan nhiễm mỡ
Đau thượng vị hoặc hạ sườn phải, buồn nôn hoặc nôn ói, mệt mỏi, nhức đầu, vàng da. Nếu không điều trị kịp thời, bệnh nhân có thể bị hôn mê, suy thận, rối loạn đông máu và tử vong. Do sau khi sinh bệnh hồi phục tự nhiên nên thai nhi cần được sinh ra càng sớm càng tốt để tránh những biến chứng nghiêm trọng.
Săn sóc hậu sản bao gồm theo dõi tình trạng đông máu, đường huyết, suy thận, rối loạn chức năng gan. Những người mẹ mang yếu tố gen liên quan đến việc thiếu khả năng oxid hóa chất mỡ có nguy cơ gan bị nhiễm mỡ trở lại trong những lần mang thai khác.
Hội chứng huyết tán, giảm tiều cầu và tăng men gan (HELLP)
HELLP là từ viết tắt của hemolysis (tán huyết), elevated liver enzymes (tăng men gan) và low platelet (giảm tiểu cầu). Hội chứng xảy ra ở 10% số bệnh nhân mang thai bị tiền sản giật nặng. Ở người bị tiền sản giật nặng, khi thấy tiểu cầu giảm <100.000/mm3 nên xem phết máu ngoại biên và xét nghiệm.
Triệu chứng của hội chứng HELLP thường xảy ra vào thai kỳ thứ 3, mặc dù hội chứng có thể bắt đầu sớm hơn. Triệu chứng cũng có thể xuất hiện trong 48 giờ đầu sau sinh. Các triệu chứng của bệnh bao gồm: đau thượng vị hoặc hạ sườn phải, buồn nôn hoặc nôn ói, mệt mỏi, nhức đầu.

Phụ nữ mang thai sẽ có triệu chứng buồn nôn do hội chứng HELLP
Hội chứng HELLP làm tăng nguy cơ nhau bong non trước khi sinh, đe dọa tính mạng mẹ và thai nhi cũng như tăng nguy cơ sinh non. Điều trị bệnh bằng cách kiểm soát huyết áp, truyền tiểu cầu nếu tiểu cầu < 20.000mm3 hoặc 40.000mm3 kèm theo rối loạn cầm máu. Chấm dứt thai kì ngay để phòng ngừa những biến chứng nặng. Nếu thai kì dưới 34 tuần, có thể trì hoãn khoảng 48 giờ để điều trị người mẹ bằng corticoides.
Thuốc này giúp đẩy nhanh quá trình trưởng thành của phổi thai nhi và phòng ngừa biến chứng sinh non. Một số đề nghị dùng corticoides liều cao để cải thiện triệu chứng của người mẹ. Sau khi sinh, những bất thường về gan và huyết học sẽ mất đi sau vài ngày. Bệnh nhân bị hội chứng HELLP có nguy cơ <5% bị lại hội chứng này trong những lần mang thai khác, nhưng những người này lại bị tăng những nguy cơ khác như: tiền sản giật, nhau bong non và sinh non.
Nhiễm virus Herpes (HSV) rải rác trong gan
Virus HSV là một trong những nguyên nhân gây nhiễm trùng ở trẻ sơ sinh phổ biến nhất hiện nay, làm cho trẻ tàn tật hoặc thậm chí là tử vong. Thời gian lây truyền loại virus này chủ yếu là khi người mẹ mang thai và bị nhiễm trùng nguyên phát ở nửa sau thai kỳ.
Nhiễm HSV khi mang thai có những dấu hiệu lâm sàng là vết loét, phồng rộp gây đau ở những vị trí như miệng, vùng sinh dục và hậu môn. Nơi có những vết loét chính là nơi đầu tiên mà virus HSV tấn công vào cơ thể.
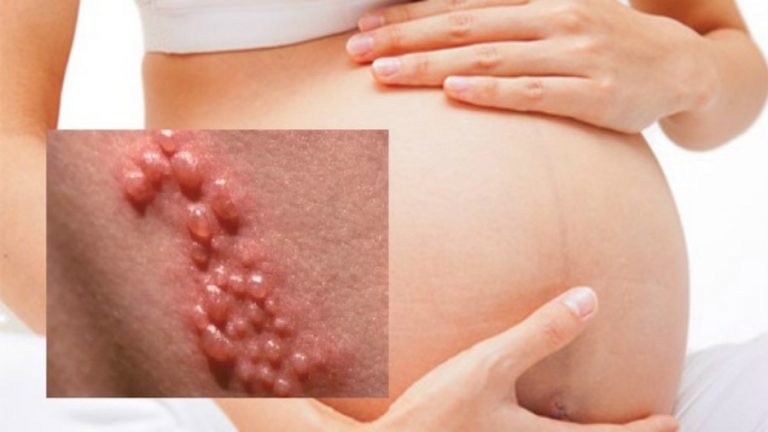
Virus HSV có dấu hiệu là những nốt mụn rộp
Triệu chứng của nhiễm HSV khi mang thai có thể rất nhẹ là 1 vài vết loét, hoặc có thể rất nặng gồm rất nhiều vết loét trên cơ thể. Sau khi virus HSV xâm nhập vào cơ thể, những triệu chứng bệnh sẽ xuất hiện sau đó từ 2 đến 10 ngày, bao gồm:
– Sưng hạch
– Sốt
– Lạnh run
– Đau cơ
– Mệt mỏi
– Buồn nôn
– Vết loét ban đầu nhỏ, mụn rộp phồng ở âm đạo, hậu môn và những bộ phận khác, loét thành từng chùm, sau đó những vết loét này sẽ vỡ và chảy nước ra và cuối cùng sẽ đóng vảy và tự lành lại mà không để lại sẹo
– Ngứa và rát bỏng khi tiểu tiện
Khi phụ nữ mang thai bị nhiễm virus HSV, thai nhi sẽ gặp rất nhiều rủi ro, nhất là với những thai phụ mang thai lần đầu. Nếu bà mẹ tái nhiễm virus HSV thì nguy cơ lây sang con chỉ còn 3%, thậm chí khi bị nhiễm virus HSV không có sang thương bóng nước thì khả năng này chỉ còn dưới 1%. Những tổn thương mà thai nhi mắc phải khi người mẹ mang thai bị nhiễm virus herpes có thể là ở não hoặc mắt.
Bệnh sỏi túi mật do cholesterol
Tuy rằng phụ nữ thường ít bị sỏi mật hơn so với nam giới, nhưng phụ nữ mang thai lại là đối tượng đặc biệt có nguy cơ cao hơn, bởi vì cơ thể đang sản xuất ra rất nhiều estrogen và progesterone.
Sỏi mật trở thành một bệnh khá phổ biến trong thai kỳ, nguyên nhân do hormone progesterone được tạo ra trong quá trình mang thai làm các mô cơ trong cơ thể thư giãn hơn, khiến quá trình tiết mật chậm lại và dễ hình thành sỏi mật cũng như gây viêm túi mật.
Virus HSV có dấu hiệu là những nốt mụn rộp
Bà bầu bị sỏi mật cũng có thể sẽ gặp những triệu chứng dưới đây, xuất hiện sau khi ăn một bữa ăn giàu chất béo khoảng 1 giờ:
– Vàng da;
– Buồn nôn;
– Đau ở vùng bụng trên hoặc giữa bụng, đau tại vị trí túi mật. Cơn đau có thể là đau âm ỉ hoặc đau nhói, đau dữ dội.
Viêm gan B
Các triệu chứng cấp tính của viêm gan B thường hay gặp, bao gồm:
– Mệt mỏi
– Ăn không ngon
– Buồn nôn và ói mửa
– Vàng da (tình trạng màu da và vùng kết mạc mắt trở nên vàng nhẹ khác thường)
– Đau bụng
– Đau ở cơ và khớp
Đối với mẹ bầu bị viêm gan B, em bé có thể bị nhiễm bệnh khi sinh. Phụ nữ mang thai bị viêm gan B thường khó nhận ra các triệu chứng vì chúng khá giống với những biến đổi tự nhiên trong thai kỳ. Mẹ bị viêm gan B có thể truyền sang con và để lại nhiều biến chứng nguy hiểm. Cụ thể, có khoảng 90% phụ nữ mang thai bị nhiễm vi rút viêm gan B cấp tính sẽ truyền vi rút cho em bé. Đối với viêm gan B mãn tính thì tỷ lệ này khoảng chừng 10% đến 20%.
Đối với mẹ bầu bị viêm gan B, em bé có thể bị nhiễm bệnh khi sinh
Bị nhiễm viêm gan B không ảnh hưởng đến việc sinh con. Thai phụ vẫn có thể sinh con qua âm đạo và cho con bú bình thường nếu bị nhiễm vi rút viêm gan B.
Tuy nhiên, viêm gan B là tình trạng nghiêm trọng đối với trẻ sơ sinh, đe dọa trực tiếp đến cuộc sống sau này: Nguy cơ cao (lên đến 90%) sẽ trở thành người mang mầm bệnh và truyền bệnh cho người khác. Khi trưởng thành, các trẻ mang vi rút viêm gan B từ nhỏ sẽ có tới 25% nguy cơ tử vong do xơ gan hoặc ung thư gan.
Lời khuyên của chuyên gia y tế
Gan là cơ quan chuyển hóa quan trọng của cơ thể, nếu gan bị bệnh sẽ kéo theo nhiều hệ luỵ, nhất là ở phụ nữ mang bầu bệnh lý về gan có thể nguy hiểm tính mạng.
Do vậy, trước khi mang thai, chị em cần đi khám sức khoẻ để biết trước các bệnh có thể ảnh hưởng đến thai nhi; trong thời kỳ mang thai nếu có những biểu hiện bất thường như nhức đầu, buồn nôn, đau bụng vùng thượng vị ở thai 3 tháng cuối cần thận trọng và đi khám ngay.
Để phòng ngừa, những người có bệnh về gan cần được điều trị đúng trước khi mang bầu; không nên mang bầu khi tuổi cao, không mang bầu nhiều lần và quá dày. Đồng thời có chế độ dinh dưỡng hợp lý khi mang thai.
Đọc thêm: hội chứng edwards là gì ? đo độ mờ da gáy khi nào tốt nhất ?
Không có nhận xét nào:
Đăng nhận xét